2019護士資格第二章第五節考點精講:高血壓病人的護理
高血壓病人的護理
高血壓是指體循環動脈收縮壓和(或)舒張壓的持續升高,是以體循環動脈壓升高、周圍小動脈阻力增高同時伴有不同程度的心排血量和血容量增加為主要表現的臨床綜合征。臨床上可分為原發性及繼發性兩大類。絕大多數病人的原發性高血壓的原因不明,稱為原發性高血壓。約5%的病人血壓升高是繼發某些疾病基礎之上的癥狀,稱為繼發性高血壓,如腎小球腎炎、腎動脈狹窄、嗜鉻細胞瘤等疾病時出現高血壓。這里主要論述原發性高血壓。
依據2010年“中國高血壓防治指南”,高血壓分類水平和定義見表2-1。
表2-1 高血壓分類水平和定義(mmHg)
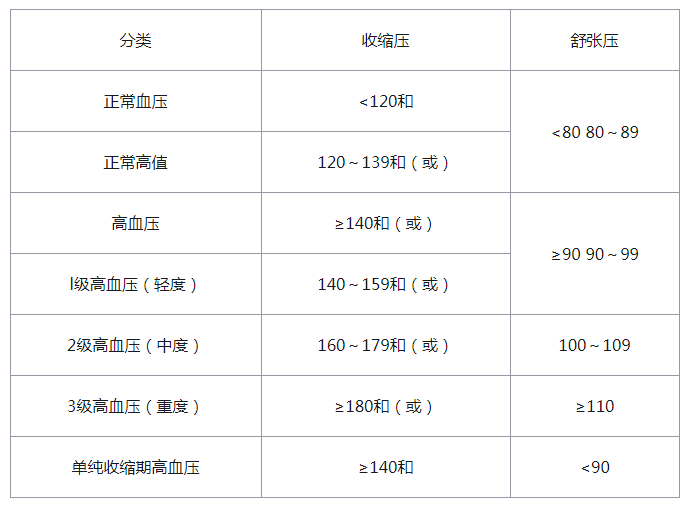
注:當收縮壓和舒張壓分屬于不同級別時,以較高的分級為準
1.病因與發病機制
原發性高血壓系指病因未明的、以體循環動脈血壓升高為主要表現的臨床綜合征。我國采用國際上統一的診斷標準,即在非藥物狀態下,收縮壓≥140mmHg和(或)舒張壓≥90mmHg。測量3次非同日血壓均符合上述標準,即可診斷為高血壓。
(l)病因:目前認為原發性高血壓是在一定的遺傳背景下由于多種后天環境因素作用,使正常血壓調節機制失代償所致。可能的原因有遺傳因素、年齡增大、腦力活動過度、環境因素、攝入過量鈉鹽及肥胖等。
(2)危險因素:①年齡,男>55歲,女>65歲。②膽固醇>6.5mmol/L。③家族有早發的心血管病史。④糖尿病及糖耐量異常。⑤吸煙。⑥其他,如肥胖、口服避孕藥、血脂異常、高密度脂蛋白(HDL)下降、低密度脂蛋白(LDL)升高、缺乏體力活動、體重指數>28kg/m2等。
(3)發病機制:影響血壓的因素眾多,從血流動力學角度,主要決定于心排血量及體循環的外周血管阻力。高血壓的血流動力學特征主要是總外周阻力增高,心臟后負荷加重。主要發病機制如下:①高級神經中樞功能失調在高血壓發病中占主導地位,機制為交感神經系統活動亢進,兒茶酚胺分泌增加使心排血量和外周血管阻力增加。②腎素-血管緊張素-醛固酮系統激活:血管緊張素Ⅱ直接收縮小動脈,使血壓增高。③內分泌因素:腎上腺分泌去甲腎上腺素增多引起外周小血管收縮。④血管內皮功能異常。⑤胰島素抵抗。
2.臨床表現
(1)癥狀:原發性高血壓通常起病緩慢,早期多無癥狀,偶于體檢時發現血壓升高,少數病人則在出現心、腦、腎等并發癥后才被發現。病人可有頭痛、頭暈、心悸、耳鳴、失眠、疲勞等癥狀,多由緊張、勞累誘發。但癥狀嚴重程度并不一定與血壓水平相關。
(2)體征:體檢時可聞及主動脈瓣區第二心音(A2)亢進,長期持續高血壓可有左心室肥厚。
(3)急進型高血壓(又稱惡性高血壓):年輕男性多見,發病急驟,血壓急劇升高,舒張壓可持續高于130mmHg,伴頭痛,視乳頭水腫,視物模糊。有不同程度的心、腦、腎功能障礙。腎損害突出,病情進展迅速,預后差。
(4)并發癥
①高血壓危象:病人表現為頭痛、煩躁、眩暈、心悸、氣急、惡心、嘔吐、視物模糊等嚴重癥狀,以及伴有動脈痙攣累及靶器官缺血癥狀。
②高血壓腦病:血壓突然上升,舒張壓常高于120mmHg,血壓極度升高突破了腦血流自動調節范圍,出現以腦病的癥狀與體征為特點的臨床表現,如嚴重頭痛、嘔吐及不同程度的意識障礙、昏迷或驚厥,眼底變化包括視網膜滲出、出血,視盤水腫。血壓降低即可逆轉。
③腦血管病:包括腦出血、短暫性腦缺血發作、腦血栓形成、腔隙性腦梗死等。
④心力衰竭:血壓高會使心臟后負荷加重,心肌肥厚、擴大,久之可致心力衰竭。
⑤慢性腎衰竭:血壓高會使腎小動脈硬化、腎實質缺血。
⑥主動脈夾層。
⑦視網膜病變:視網膜小動脈早期痙攣、硬化,視網膜動脈狹窄,眼底絮狀滲出、出血、視盤水腫。
3.治療要點
(1)治療目標:使血壓降至正常范圍;防止和減塵心腦血管及腎的并發癥,降低病死率和病殘率。
(2)非藥物治療:適合于各型高血壓,包括使用降壓藥物治療的病人,尤其對于輕型者和低危患者,單獨非藥物治療措施可使血壓有一定程度的下降。治療應以促進身心休息為主。①減輕體重,BMI<25。②限制鈉鹽攝入<6g/天。③補充鉀和鈣鹽,多食新鮮蔬菜。④控制飲食,制定個體化膳食方案,減少食物中飽和脂肪酸的含量和脂肪總量,<25%。⑤戒煙、限制飲酒,飲酒乙醇量<50g/天。⑥適當運動,如慢跑、步行、游泳等。⑦減輕精神壓力,保持心理平衡。
(3)降壓藥物治療
①降壓藥物種類:目前常用降壓藥物分5類。
a.利尿藥:常用藥有呋塞米、氫氯噻嗪等。降壓的機制為促進體內電解質(主要為Na+)排出,增加尿量,減少血容量,降低血壓。不良反應為水、電解質紊亂和酸堿平衡失調,也可直接損害腎臟。使用不當可出現血容量不足,低鈉、低鉀和低氯血癥及代謝性堿中毒等。
b.血管緊張素轉化酶抑制藥(ACEI):如卡托普利(××普利)。不良反應有干咳、味覺異常、血管神經性水腫、高血鉀、皮疹等。
c.β受體阻滯藥:常用藥有美托洛爾、阿替洛爾(××洛爾),不良反應為心動過緩和支氣管收縮,支氣管哮喘、心動過緩、房室傳導阻滯或不能耐受者禁用。
d.鈣拮抗藥:曾稱鈣通道阻滯藥(CCB),常用藥有硝苯地平(××地平)、維拉帕米、地爾硫革等。不良反應為顏面潮紅、頭痛,長期服用硝苯地平可出現脛前水腫。
e.血管緊張素Ⅱ受體阻滯藥(ARB):常用藥有氯沙坦、(××沙坦)。可以避免ACEI類藥物的不良反應。注意應從小劑量開始,逐漸增量。
②降壓藥物應用方案:從小劑量開始,逐步遞增劑量,達到滿意血壓水平后進行長期降壓治療。l級或低危、中危高血壓可先進行單藥治療,2級以上或高危、極高危采用聯合治療。藥物聯合的原則為增加降壓療效,減少不良反應。
③高血壓急癥的治療:高血壓急癥是指短時期內(數小時或數天)血壓重度升高,血壓增高至200/120mmHg以上,伴有重要器官或組織如心、腦、腎、眼底、大動脈的嚴重功能障礙或不可逆損害。迅速降低血壓,采取逐步控制性降壓的方式將血壓逐步降到正常水平,短期內將血壓降至安全水平(1~4小時降低血壓25%),24小時內將血壓降至160/l00mmHg以內,48小時逐漸降至140~150/90~95mmHg以下,防止短時間內血壓驟然下降。臨床上常用有硝普鈉、硝酸甘油、尼卡地平、地爾硫革、拉貝洛爾等。
a.硝普鈉:通常為首選藥物;可同時擴張動脈和靜脈,降低心臟的前后負荷。靜脈避光滴注。使用時需密切觀察血壓的變化。可有惡心、嘔吐、頭痛、眩暈、定向障礙、肌肉顫動等不良反應。連續使用一般不超過24小時,因其可致氰化物中毒。
b.硝酸甘油:可擴張冠脈,增加冠脈血流量,擴張外周靜脈,降低心臟的前負荷。主要用于高血壓急癥伴急性心力衰竭或急性冠脈綜合征時。部分人用藥后出現頭脹等不適。極少數人含藥后血壓過度下降,出現頭暈、心慌等癥狀。
c.尼卡地平:作用快、持續時間短。在降壓的同時還可以改善腦血流量。主要用于高血壓急癥伴急性腦血管病時。不良反應有心動過速、頭痛、顏面潮紅等。
d.地爾硫卓:除降壓外,還可改善冠狀動脈血流量,控制快速室上性心律失常,主要用于高血壓危象、急性冠脈綜合征時。不良反應有低血壓,心動過緩、頭痛等。
e.拉貝洛爾:緩慢靜脈注射。起效快,持續時間長,主要用于高血壓急癥伴妊娠或腎功能衰竭時。不良反應有頭暈、直立性低血壓、房室傳導阻滯等。
f.有高血壓腦病時應給予脫水藥,甘露醇快速靜滴;伴煩躁、抽搐者應用鎮靜類藥物。
4.護理問題
①疼痛:頭痛與血壓升高有關。②有受傷的危險與頭暈和視物模糊有關。③潛在并發癥:高血壓危重癥。④知識缺乏:缺乏原發性高血壓飲食、藥物治療有關知識。⑤焦慮與血壓控制不滿意,已發生并發癥有關。
5.護理措施
(1)頭痛:①評估病人頭痛情況,如疼痛程度、持續時間,是否伴有頭暈、耳鳴、惡心、嘔吐等癥狀。②減少易引起或加重頭痛的因素。⑨指導病人使用放松技術。④用藥護理,遵醫囑給予降壓藥物治療,測量用藥后的血壓以判斷療效,并觀察藥物不良反應。
(2)防止受傷:受傷與頭暈、急性低血壓反應、視物模糊或意識改變有關。①警惕急性低血壓反應。服降壓藥后如有暈厥、惡心、乏力時,立即平臥,取頭低足高位;避免體位突然改變,防止直立性低血壓;避免用過熱的水洗澡或蒸汽浴,禁止長時間站立,防止周圍血管擴張導致暈厥。②避免受傷,病人有頭暈、眼花、耳鳴等癥狀時應臥床休息。③避免潛在的危險因素,如劇烈運動、迅速改變體位、活動場所光線暗、病室內有障礙物等。
.(3)高血壓危重癥的護理
①避免危險因素,向病人闡明保持良好的心理狀態和遵醫囑服藥對于預防高血壓危重癥的重要意義。
②病情監測,要在固定條件下測量血壓,測量前應靜臥或靜坐30分鐘,發現血壓急劇升高(收縮壓超過200mmHg)、劇烈頭痛、嘔吐、大汗、視物模糊、面色及神志改變、肢體運動障礙等癥狀,立即通知醫生。
③絕對臥床體息,抬高床頭,避免一切不良刺激和不必要的活動,協助生活護理。保持呼吸道通暢,吸氧。安定病人情緒,必要時用鎮靜藥。連接好心電、血壓、呼吸監護。
④用藥護理:迅速建立靜脈通路,遵醫囑盡早準確給藥。
硝普鈉靜脈滴注,應現用現配,調整給藥速度,有條件者可用輸液泵控制滴速,滴注過程中應避光,并嚴密監測血壓;脫水藥滴速宜快等。
6.健康教育
(1)病情指導:向病人及家屬解釋引起原發性高血壓的生物、心理、社會因素及高血壓對健康的危害,以引起病人足夠的重視。堅持長期的飲食、運動、藥物治療,將血壓控制在接近正常的水平,以減少對靶器官的進一步損害。
(2)飲食指導:指導病人堅持低鹽(<6g/天)、低脂、低膽固醇飲食,限制動物脂肪、內臟、魚子、軟體動物、甲殼類食物,補充適量蛋白質,多吃含鉀豐富的蔬菜(如油菜、香菇、紅棗等)、水果(如柑橘、香蕉等),防止便秘。肥胖者控制體重,減少每日總熱量攝入,養成良好的飲食習慣,如細嚼慢咽,避免過飽,少吃零食等。
(3)生活習慣:改變不良的生活方式。勸戒煙,限飲酒,勞逸結合,保證充分的睡眠。學會自我心理調節,保持樂觀情緒。家屬也應給病人以理解、寬容與支持。
(4)運動與休息:初期不限制一般活動,但避免重體力活動,不可登高,保證足夠的睡
眠,因焦慮影響睡眠的病人應遵醫囑服用鎮靜藥物。根據年齡及病情選擇慢跑、快步走、太極拳等運動。當運動中出現頭暈、心慌、氣急等癥狀時應就地休息,避免競技性運動和力量型運動,如球類比賽、舉重、俯臥撐、冬泳、攀巖、跳繩等。適當運動有利于大腦皮質功能恢復,還能增加病人對生活的信心。
(5)藥物指導:告知病人及其家屬有關降壓藥的名稱、劑量、用法、作用與不良反應,并提供書面資料。教育病人服藥劑量必須遵醫囑執行,不可隨意增減藥量或突然撤換藥物,不可漏服或補吃上次漏下的劑量。教會病人或其家屬定時測量血壓并記錄,定期門診復查。若血壓控制不滿意或有心動過緩等不良反應,應隨時就診。
(6)避免誘因:①避免情緒激動、精神緊張、身心過勞、精神創傷。②寒冷刺激可使血管收縮,應注意保暖,室溫不宜過低。③保持大便通暢,避免劇烈運動和用力咳嗽,防止腦血管意外。④避免體位突然改變,避免用過熱的水洗澡或蒸汽浴,禁止長時間站立,防止周圍血管擴張導致暈厥。
(責任編輯:)